Osteogenesis Imperfecta: Niños de Cristal
Definicion:
En medicina, la osteogénesis imperfecta u osteogenia imperfecta (también llamada huesos de cristal) es un trastorno congénito, es decir, presente al nacer, que se caracteriza por una fragilidad de hueso excesiva, como consecuencia de una deficiencia congénita en la elaboración de una proteína, el colágeno. Quienes portan el defecto tienen menos colágeno de lo normal o es de una menor calidad y como es una proteína importante en la estructura de los huesos, causa una fragilidad y debilidad poco usual de los huesos.[1] El diagnóstico es radiológico, incluso antes del parto.[2]
Etiogía:
La osteogénesis imperfecta es una enfermedad autosómica dominante, lo que quiere decir que la persona la padecerá si tiene una copia del gen mutada. La mayoría de los casos de OI se heredan de uno de los padres, aunque algunos casos son el resultado de nuevas mutaciones genéticas. Una persona con osteogénesis imperfecta tiene un 50% de posibilidades de transmitirle el gen y la enfermedad a sus hijos. El trastorno puede aparecer de novo por mutaciones esporádicas.
Por lo general, se debe a la expresión defectuosa de las cadenas de procolágeno del tipo I.[3] Existen muchos defectos diferentes que pueden afectar este gen y la gravedad de esta enfermedad depende del defecto específico de dicho gen. Por ejemplo, puede ocurrir debido a una mutación puntual de transversión (Timina por Guanina) en el procolágeno que impide la remoción de los péptidos terminales de la enzima Procolágenos Peptidasa
En esta anormalidad ocurre el cambio de una Gly por una Cys en la posición 988* de la cadena Alfa I de la triple hélice, por esta razón se abre el extremo Ct a una excesiva hidroxilación y glicosilación que impide su corte enzimático y posterior ensamble durante la maduración del tropocolágeno, lo que se traduce en la aparición de fracturas a nivel del hueso. Esta patología también se conoce como niños de cristal, en donde el colageno I es almacenado, pero en el hígado
Sintomatología
Las características de la enfermedad varían enormemente de un individuo a otro e incluso dentro de los individuos con el mismo tipo de OI.
Tipo I
Es la forma más frecuente y benigna de la enfermedad.
Los huesos tienen facilidad para fracturarse y la mayor parte de las fracturas se dan antes de la pubertad.
Estatura normal o cercana a la normalidad.
Tono muscular bajo.
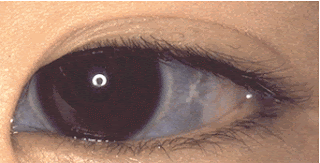
La esclerótica (blanco de los ojos) tienen por lo general un tinte azulado.
Cara triangular.
Tendencia a una curvatura anormal de la columna vertebral.
No suele haber deformidad del hueso o ésta es mínima.
En ocasiones los dientes son frágiles.
Puede haber pérdida del oído (más frecuente entre los 20 y 30 años).
La estructura del colágeno es normal pero hay menos cantidad de lo normal.
Tipo II
Es la forma más severa.
Con frecuencia es mortal o la muerte se da poco después del nacimiento normalmente por problemas respiratorios. Hoy en día algunas personas con esta forma de enfermedad han sobrevivido hasta la edad adulta (temprana).
Numerosas fracturas e importante deformidad del hueso.
Baja estatura y los pulmones están poco desarrollados.
El colágeno está mal formado.
Los huesos se fracturan con facilidad. A menudo se presentan en el nacimiento e incluso con rayos x se pueden ver las fracturas ya curadas que se dieron antes del nacimiento.
Baja estatura.
La esclerótica tiene un tinte azulado.
Pobre desarrollo muscular de brazos y piernas.
Caja torácica en forma de barril.
Cara triangular.
Curvatura anormal de la columna vertebral.
Posibles problemas respiratorios.
Deformidad de los huesos que a menudo es severa.
Con frecuencia los dientes son muy frágiles.
Posibilidad de pérdida del oído.
El colágeno está formado deficientemente.
Tipo IV
En cuanto a gravedad se encuentra entre el tipo I y el tipo III.
Los huesos se fracturan con facilidad, sobre todo antes de la pubertad.
Estatura más baja que la media.
La esclerótica suele ser blanca.
Ligera deformidad de los huesos.
Tendencia a una curvatura anormal de la columna vertebral.
Caja torácica en forma de barril.
Cara triangular.
Con frecuencia los dientes son más frágiles.
Puede haber pérdida del oído.
El colágeno se forma de manera incorrecta.
Hay que tener en cuenta que la severidad de la fractura no siempre coincide con la intensidad del trauma; puede tener una seria caída y no sufrir ninguna lesión y luego en una actividad cotidiana normal sufrir una fractura.
Normalmente, los niños que tienen un crecimiento más rápido tienen mayor número de fracturas; cuando el crecimiento se detiene con la maduración sexual, las células del hueso (osteoblastos), pueden concentrarse en fabricar suficiente matriz del hueso para conseguir una masa ósea suficiente sin necesidad de formar hueso nuevo para el crecimiento, disminuyendo la frecuencia de las fracturas.
Aproximadamente el 50% de los pacientes con OI tienen los dientes azulados o marrones. Las anormalidades dentales no pueden ser prevenidas y una mayor limpieza no cambiará la coloración. El primer diente suele aparecer a los 6 meses y si este es normal el resto también lo serán. De todas maneras no suele haber ninguna relación entre decoloración dental y severidad de la enfermedad. El problema es que si los dientes aparecen decolorados suelen gastarse más rápidamente por lo que es importante visitar al dentista con la salida del primer diente y él analizará la necesidad de tratamiento ( ellado para evitar desgaste, etc.).
Tratamiento
No existe, hoy en día, tratamiento curativo de la enfermedad.
El tratamiento va dirigido a:
La prevención y control de los síntomas.
Maximizar la movilidad y procurar la mayor independencia posible del enfermo.
Desarrollar una masa ósea óptima.
Suficiente fuerza muscular.
El tratamiento actual más novedoso consta de dos fases, una farmacológica y otra quirúrgica. En la primera se administra pamidronato (Aredia) por vía intravenosa cada dos o cuatro meses. Al mismo tiempo hay que hacer ejercicio, y tomar calcio en las dosis adecuadas.
El hueso es un órgano dinámico que se destruye y construye constantemente. Este fármaco lo que hace es retardar la destrucción y favorecer la construcción del hueso, con lo cual se produce un aumento de la densidad del hueso. De ese modo se logra más calcio dentro del hueso, es más fuerte y tiene menos posibilidades de fractura. Ser constante en el tratamiento es difícil tanto para el paciente como para su familia, porque se les administra durante tres horas varios días seguidos.
En cuanto a la parte quirúrgica, ésta se basa en introducir un clavo dentro del hueso. Si está recto es más difícil que se quiebre. Los hay que acompañan el crecimiento del niño y también los que son completos, para adultos que ya no crecen y que son más fáciles de colocar (Rodding).
Todos los niños necesitan de un médico que se ocupe de ellos y estas necesidades las puede cubrir su médico pedíatra o su médico de familia, que en muchas ocasiones son los que inspiran la suficiente confianza para poder ser consultados por los padres o niños en cualquier momento y situación.
En medicina, la osteogénesis imperfecta u osteogenia imperfecta (también llamada huesos de cristal) es un trastorno congénito, es decir, presente al nacer, que se caracteriza por una fragilidad de hueso excesiva, como consecuencia de una deficiencia congénita en la elaboración de una proteína, el colágeno. Quienes portan el defecto tienen menos colágeno de lo normal o es de una menor calidad y como es una proteína importante en la estructura de los huesos, causa una fragilidad y debilidad poco usual de los huesos.[1] El diagnóstico es radiológico, incluso antes del parto.[2]
Etiogía:
La osteogénesis imperfecta es una enfermedad autosómica dominante, lo que quiere decir que la persona la padecerá si tiene una copia del gen mutada. La mayoría de los casos de OI se heredan de uno de los padres, aunque algunos casos son el resultado de nuevas mutaciones genéticas. Una persona con osteogénesis imperfecta tiene un 50% de posibilidades de transmitirle el gen y la enfermedad a sus hijos. El trastorno puede aparecer de novo por mutaciones esporádicas.
Por lo general, se debe a la expresión defectuosa de las cadenas de procolágeno del tipo I.[3] Existen muchos defectos diferentes que pueden afectar este gen y la gravedad de esta enfermedad depende del defecto específico de dicho gen. Por ejemplo, puede ocurrir debido a una mutación puntual de transversión (Timina por Guanina) en el procolágeno que impide la remoción de los péptidos terminales de la enzima Procolágenos Peptidasa
En esta anormalidad ocurre el cambio de una Gly por una Cys en la posición 988* de la cadena Alfa I de la triple hélice, por esta razón se abre el extremo Ct a una excesiva hidroxilación y glicosilación que impide su corte enzimático y posterior ensamble durante la maduración del tropocolágeno, lo que se traduce en la aparición de fracturas a nivel del hueso. Esta patología también se conoce como niños de cristal, en donde el colageno I es almacenado, pero en el hígado
Sintomatología
Las características de la enfermedad varían enormemente de un individuo a otro e incluso dentro de los individuos con el mismo tipo de OI.
Tipo I
Es la forma más frecuente y benigna de la enfermedad.
Los huesos tienen facilidad para fracturarse y la mayor parte de las fracturas se dan antes de la pubertad.
Estatura normal o cercana a la normalidad.
Tono muscular bajo.
La esclerótica (blanco de los ojos) tienen por lo general un tinte azulado.
Cara triangular.
Tendencia a una curvatura anormal de la columna vertebral.
No suele haber deformidad del hueso o ésta es mínima.
En ocasiones los dientes son frágiles.
Puede haber pérdida del oído (más frecuente entre los 20 y 30 años).
La estructura del colágeno es normal pero hay menos cantidad de lo normal.
Tipo II
Es la forma más severa.
Con frecuencia es mortal o la muerte se da poco después del nacimiento normalmente por problemas respiratorios. Hoy en día algunas personas con esta forma de enfermedad han sobrevivido hasta la edad adulta (temprana).
Numerosas fracturas e importante deformidad del hueso.
Baja estatura y los pulmones están poco desarrollados.
El colágeno está mal formado.
Los huesos se fracturan con facilidad. A menudo se presentan en el nacimiento e incluso con rayos x se pueden ver las fracturas ya curadas que se dieron antes del nacimiento.
Baja estatura.
La esclerótica tiene un tinte azulado.
Pobre desarrollo muscular de brazos y piernas.
Caja torácica en forma de barril.
Cara triangular.
Curvatura anormal de la columna vertebral.
Posibles problemas respiratorios.
Deformidad de los huesos que a menudo es severa.
Con frecuencia los dientes son muy frágiles.
Posibilidad de pérdida del oído.
El colágeno está formado deficientemente.
Tipo IV
En cuanto a gravedad se encuentra entre el tipo I y el tipo III.
Los huesos se fracturan con facilidad, sobre todo antes de la pubertad.
Estatura más baja que la media.
La esclerótica suele ser blanca.
Ligera deformidad de los huesos.
Tendencia a una curvatura anormal de la columna vertebral.
Caja torácica en forma de barril.
Cara triangular.
Con frecuencia los dientes son más frágiles.
Puede haber pérdida del oído.
El colágeno se forma de manera incorrecta.
Hay que tener en cuenta que la severidad de la fractura no siempre coincide con la intensidad del trauma; puede tener una seria caída y no sufrir ninguna lesión y luego en una actividad cotidiana normal sufrir una fractura.
Normalmente, los niños que tienen un crecimiento más rápido tienen mayor número de fracturas; cuando el crecimiento se detiene con la maduración sexual, las células del hueso (osteoblastos), pueden concentrarse en fabricar suficiente matriz del hueso para conseguir una masa ósea suficiente sin necesidad de formar hueso nuevo para el crecimiento, disminuyendo la frecuencia de las fracturas.
Aproximadamente el 50% de los pacientes con OI tienen los dientes azulados o marrones. Las anormalidades dentales no pueden ser prevenidas y una mayor limpieza no cambiará la coloración. El primer diente suele aparecer a los 6 meses y si este es normal el resto también lo serán. De todas maneras no suele haber ninguna relación entre decoloración dental y severidad de la enfermedad. El problema es que si los dientes aparecen decolorados suelen gastarse más rápidamente por lo que es importante visitar al dentista con la salida del primer diente y él analizará la necesidad de tratamiento ( ellado para evitar desgaste, etc.).
Tratamiento
No existe, hoy en día, tratamiento curativo de la enfermedad.
El tratamiento va dirigido a:
La prevención y control de los síntomas.
Maximizar la movilidad y procurar la mayor independencia posible del enfermo.
Desarrollar una masa ósea óptima.
Suficiente fuerza muscular.
El tratamiento actual más novedoso consta de dos fases, una farmacológica y otra quirúrgica. En la primera se administra pamidronato (Aredia) por vía intravenosa cada dos o cuatro meses. Al mismo tiempo hay que hacer ejercicio, y tomar calcio en las dosis adecuadas.
El hueso es un órgano dinámico que se destruye y construye constantemente. Este fármaco lo que hace es retardar la destrucción y favorecer la construcción del hueso, con lo cual se produce un aumento de la densidad del hueso. De ese modo se logra más calcio dentro del hueso, es más fuerte y tiene menos posibilidades de fractura. Ser constante en el tratamiento es difícil tanto para el paciente como para su familia, porque se les administra durante tres horas varios días seguidos.
En cuanto a la parte quirúrgica, ésta se basa en introducir un clavo dentro del hueso. Si está recto es más difícil que se quiebre. Los hay que acompañan el crecimiento del niño y también los que son completos, para adultos que ya no crecen y que son más fáciles de colocar (Rodding).
Todos los niños necesitan de un médico que se ocupe de ellos y estas necesidades las puede cubrir su médico pedíatra o su médico de familia, que en muchas ocasiones son los que inspiran la suficiente confianza para poder ser consultados por los padres o niños en cualquier momento y situación.



Comentarios